Alzheimer: Für die Diagnose braucht es keine Symptome mehr
Als der Arzt Alois Alzheimer Anfang des 20. Jahrhunderts bei einer 51-jährigen Frau eine «präsenile Demenz» diagnostizierte, galt die «Alzheimer-Krankheit» als seltene Erkrankung bei relativ jungen Personen. Heute dagegen zählt sie bei alten Menschen zu den häufigen Krankheiten.
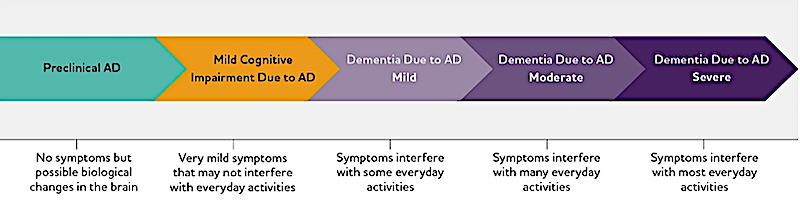
Alois Alzheimer fand im Gehirn seiner 1906 verstorbenen Patientin Eiweissablagerungen. Ende der 1990er Jahre gelang es, diese Ablagerungen (Amyloid-Beta- und Tau-Protein genannt) im Hirnwasser bei Alzheimer-Patienten nachzuweisen. Parallel dazu weiteten Experten – viele davon mit Verbindungen zur Pharmaindustrie – die Krankheitsdefinition von Alzheimer-Demenz immer weiter aus. In den späten 1990er-Jahren beispielsweise kam als Vorstufe die «leichte geistige Einschränkung» hinzu (MCI, minimal cognitive impairment), bei der die Betroffenen ihren Alltag meistern.
Der niederländische Professor für Demenzerkrankungen Edo Richard und mehrere Kolleginnen zeichneten die Entwicklung in Artikeln in «Bioethics» und «Alzheimer’s & Dementia» nach. Waren mehr als zwei Jahrzehnte lang, von 1984 bis 2007, einzig die Symptome massgebend für die Alzheimer-Diagnose, führten die Fachgruppen ab 2007 im Dreijahresrhythmus oder kürzer neue Definitionen ein, etwa die «präsymptomatische» Form von Alzheimer. Das bedeutet: Krank, aber ohne Symptome.
Die markanten Definitionsänderungen gipfelten 2024 in einer Formulierung, bei der es keine Rolle mehr spielt, ob ein Mensch Alzheimer-Symptome hat oder nicht: «Die Krankheit zeigt sich erstmals durch das Auftreten krankheitsspezifischer Biomarker, während die Betroffenen noch symptomfrei sind. […] Symptome sind nicht nötig, um die Alzheimer-Erkrankung zu diagnostizieren. Nicht-beeinträchtige Personen mit nicht normal ausfallenden Biomarker-Tests haben ein Risiko, Alzheimer-Symptome zu entwickeln», hielt die Arbeitsgruppe der Alzheimer-Vereinigung in «Alzheimer & Dementia» fest – ein Paradigmenwechsel, der zu heftiger Kritik führte.
Neu sind Laborwerte massgebend
Mit den Definitionsänderungen einhergehend verschob sich der Fokus auf die «Biomarker», also Messwerte, die dank neuer Methoden im Gehirn oder im Hirnwasser nachweisbar wurden. Das Interesse galt dabei vor allem den Amyloid-Beta- und den Tau-Protein-Ablagerungen im Gehirn. Gelänge es, diese aufzulösen, wäre die Krankheit geheilt, lautet das Credo vieler Wissenschaftler – das verschiedene Fachleute inzwischen allerdings stark bezweifeln (Infosperber berichtete).
In den letzten beiden Jahren kamen in verschiedenen Ländern neue, teure und umstrittene Medikamente gegen Alzheimer auf den Markt. Wenn sie überhaupt nützen, dann nur in der Anfangsphase der Erkrankung. Die Hersteller haben folglich ein Interesse daran, dass möglichst viele Personen frühzeitig auf Alzheimer getestet und gegebenenfalls behandelt werden. Auch die Hersteller von neuen Bluttests, mit denen sich Alzheimer nachweisen lassen soll, verdienen mehr, wenn viele Menschen getestet werden.
Gutes Gedächtnis – aber krankhafte Laborwerte
Aber:
- Ein erheblicher Anteil der Erwachsenen ist geistig fit, hat jedoch Hirnveränderungen, welche die Diagnose «Alzheimer» gemäss der neuen Krankheitsdefinition rechtfertigen würden. Die Rede ist von 30 bis fast 40 Prozent, im Extremfall sogar bis 70 Prozent. Diese geistig gesunden Menschen würden bei einer Diagnose allein aufgrund von Biomarkern als Alzheimer-krank im frühen Stadium abgestempelt.
- Vom Amyloid-Nachweis bis zur Demenz vergehen 20 bis 30 Jahre, schätzte 2015 eine Studie in «Jama».
- Die grosse Mehrheit der Personen, die eventuell einmal an Alzheimer erkranken werden – oder auch nicht –, befinde sich in den «präklinischen» Stadien. Viele davon würden zeit ihres Lebens weder eine leichte geistige Einschränkung noch eine Alzheimer-Erkrankung entwickeln, ergab 2018 eine Studie in «Alzheimer’s & Dementia».
- Zum Beispiel werden von den 60-jährigen Frauen mit Amyloid-Ablagerungen im Gehirn, aber ohne Hinweise auf beginnende Demenz bis zu ihrem 70. Geburtstag vermutlich 99 Prozent nicht an Alzheimer-Demenz erkranken – obwohl bei ihnen die Biomarker nachweisbar sind. Im Lauf ihres weiteren Lebens bleiben 70 Prozent dieser Frauen von Alzheimer verschont, schätzten Wissenschaftler in «Alzheimer’s & Dementia».
- Zudem können die Biomarker in die Irre führen: In einer niederländischen Studie, veröffentlicht in den «Annals of Clinical and Translational Neurology», autopsierten Pathologen 21 verstorbene Patienten mit Demenz. Vier der 21 Verstorbenen hatten zu Lebzeiten mindestens einen Biomarker, der auf Alzheimer hindeutete – aber keine Alzheimer-Erkrankung, sondern eine andere Form der Demenz. In einer weiteren Autopsie-Studie hatten etwa 30 Prozent der im Alter von über 80 Jahren Verstorbenen erhebliche Amyloid-Ablagerungen im Gehirn – aber keine Demenz.
- Selbst bei gesunden Neugeborenen fanden spanische Wissenschaftler kürzlich das krankhafte Tau-Protein im Blut, das als Biomarker für Alzheimer gilt. Die Neugeborenen hatten es in Konzentrationen, «fast dreimal höher als sie bei Patienten mit Alzheimer-Demenz gemessen wurden», berichtete die US-Ärztezeitung «Jama».
Selbsterfüllende Prophezeiung
Soll ein Zustand mit veränderten Biomarkern, aber ohne offenkundige Symptome wirklich «krank» genannt werden?, fragte der niederländische Demenzspezialist Edo Richard und verwies auf eine Studie im «American Journal of Psychiatry» von 2014. Dort hatten Wissenschaftler bei über 100 Personen zwischen 52 und 89 Jahren untersucht, ob sie ein Gen besitzen, das anfälliger für Alzheimer macht. Manche Untersuchten wollten das Ergebnis dieses Gentests wissen, andere lieber nicht, und einem Teil der Studienteilnehmer wurde es vorenthalten. Alle diese Personen waren geistig gesund.
Später zeigte sich: Diejenigen, die erfuhren, dass sie das entsprechende Gen haben, beurteilten ihr Gedächtnis danach als lückenhafter und schnitten in manchen Tests schlechter ab als diejenigen, die das Gen zwar ebenfalls besassen, aber nichts davon wussten.
Das legt nahe, dass allein das Wissen um einen solchen Befund zu Gedächtnis-Einbussen führen könnte – mindestens in der eigenen Wahrnehmung. Eine ähnliche Studie mit Personen, bei denen nach Amyloid im Gehirn gesucht wurde, stellte fest, dass diejenigen mit erhöhten Werten sich mehr Sorgen machten wegen einer möglicherweise drohenden Alzheimer-Erkrankung.
«Überdiagnosen, Angst und unnötige Massnahmen»
Alzheimer als rein biologischen Prozess zu betrachten, dessen Anfänge mit Biomarkern erkannt werden, sei «hochproblematisch», falls dies in die Medizin Einzug halte, schreiben Eric Widera und ein Kollege in «Jama Internal Medicine». Am wichtigsten zu wissen wäre, ob jemand tatsächlich an Demenz erkranken wird – doch genau dazu gebe es zu wenige Daten bei den Biomarker-Tests. «Eine Krankheitsdefinition, die allein auf Biomarkern beruht, birgt das Risiko, dass es zu Überdiagnosen, Angst und unnötigen Massnahmen kommt.»
Die beiden sind nicht die einzigen Warner. Selbst die Arbeitsgruppe der Alzheimer-Vereinigung, welche die neue Krankheitsdefinition propagiert, hielt fest: «Die Alzheimer-Erkrankung kann bei asymptomatischen Personen diagnostiziert werden, aber wir glauben nicht, dass dies zum jetzigen Zeitpunkt zu klinischen Zwecken gemacht werden sollte.»
Der Schaden, den Ärzte durch Überdiagnosen anrichten können, könnte «substanziell» sein, gaben zwei Fachleute schon 2020 in «The Lancet Neurology» zu bedenken. Und wenn erst die Alzheimer-Medikamente zur Verfügung stünden, würde weiterer Schaden durch unnötige Behandlungen entstehen.
Inzwischen sind zwei dieser neuen Arzneimittel und ein Alzheimer-Bluttest in der EU zugelassen. Die Hersteller und ihre Aktionäre haben grosse finanzielle Interessen.
Themenbezogene Interessenbindung der Autorin/des Autors
Keine
_____________________
➔ Solche Artikel sind nur dank Ihren SPENDEN möglich. Spenden an unsere Stiftung können Sie bei den Steuern abziehen.
Mit Twint oder Bank-App auch gleich hier:
_____________________
Meinungen in Beiträgen auf Infosperber entsprechen jeweils den persönlichen Einschätzungen der Autorin oder des Autors.












Lithium könnte helfen. Leider einzig im «Zurzacher Mineralwasser» adäquat vorhanden, welches momentan nicht erhältlich ist. Alternativ Hirschquelle oder als Nahrungsergänzungsmittel vom Ausland.
Lithium wird im Krankheitssystem teurer verschrieben, als Normalbürger darf man es im Laden nicht kaufen und man wird auch nicht aufgeklärt.
Hinweis: Bei den Patienten muss der Lithium-Spiegel im Blut immer wieder kontrolliert werden, weil es bei Überdosierung rasch giftig wird.
Ich schreibe hier von Prävention.
Meine Gabe ist 1mg/Tag was einer Menge von 763 ml Hirschquelle Mineralwasser entspricht. Niemand strebt eine Überdosierung an.
Meine Mutter ( 70 eigentlich topfit sportlich, 3 mal die Woche Kraftzenter und tägliches laufen in der Natur über 1 stunde ) beginnt morgen mit einer Lithiumorotat Mikrodosierug von 5mg reinem Lithium unter Überwachung und Kontrollen alle 6 Monaten bei unserem Hausarzt. Wir haben vor kurzen die Diagnose Alzheimer im Frühstadion erhalten. Auffällig bei unserer Mutter ist das die Vergesslichkeit und das komische Gefühl im Kopf kurz mach der Covid Impfung angefangen hat und nach der zweiten Impfung sich verschlimmert hat, sodass wir 3 mal zum Notfall mussten weil sie eine art Nebel oder komisches Gefühl im Kopf spührte. Ich weiss es gibt keine Studien die den Zusammenhang belegen aber es ist sehr auffällig. Nach intensiver Recherche sind wir unter anderem auch auf die neue Studie in Nature gestossen beüzglich Lithium und Alzheimer. Die Ergebnisse wurden als bahnbrechend eingestuft. Ich hoffe Infosperber wird bald noch darüber berichten.